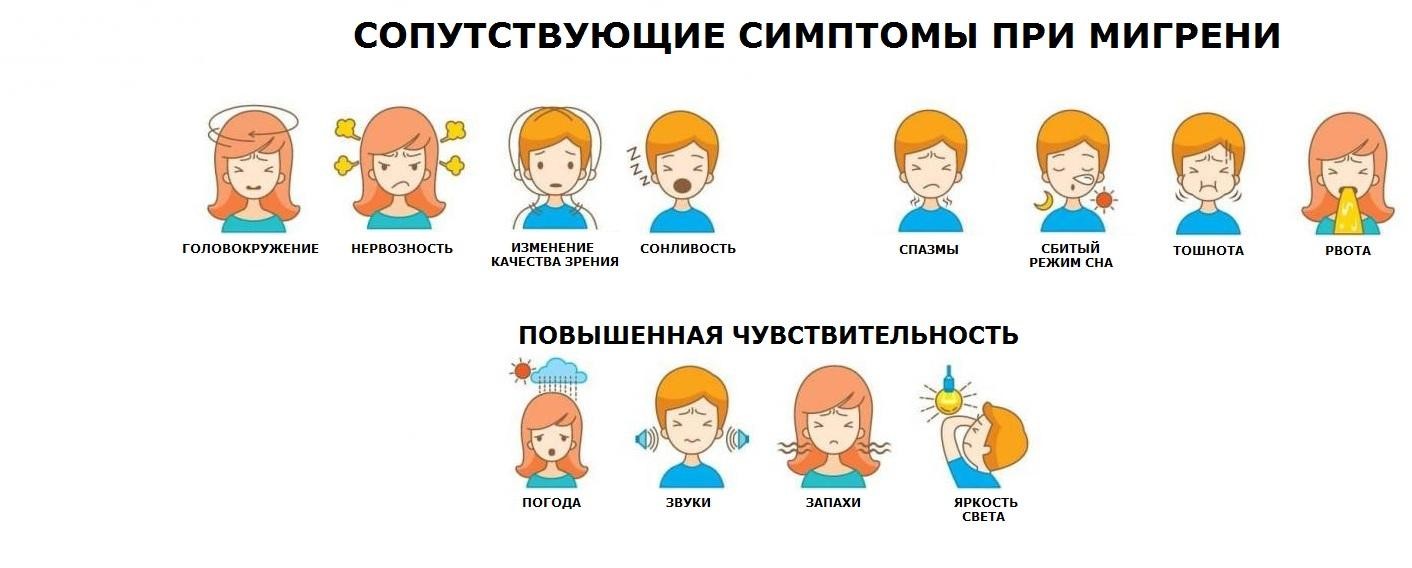
В отличие от проходящих головных болей разной степени тяжести, мигрень относится к хроническим заболеваниям, проходит приступообразно и часто сопровождается неврологическими, вегетативными проявлениями, расстройствами работы пищеварительной системы. При сильной мигрени могут наблюдаться такие симптомы как тахикардия, тошнота, нехватка воздуха, сухость во рту, продолжительные приступы могут сопровождаться обмороками, рвотой. Возможно присоединение таких симптомов, как светобоязнь, чувствительность к запахам и звукам.
Что именно провоцирует развитие мигреней как симптомокомплекса, установить довольно сложно – в разных случаях проявлению длительных головных болей сопутствуют сосудистые, нейрогенные нарушения, также нередко наблюдается вовлечение патологий желудочно-кишечного тракта. Методы лечения таких состояний сводятся к начальному купированию симптомов, облегчению приступа головной боли и сопутствующих проявлений, и затем профилактическая терапия, также в зависимости от сопровождающих состояний.
СОДЕРЖАНИЕ:
Приступы мигрени или головная боль – как различать
Что такое аура при мигрени
Хроническая мигрень
Паническая мигрень
Мигрень сна
Женская» мигрень – приступы головной боли и цикл
Причины мигрени
Лечение мигреней
Осложнения при мигрени
Приступы мигрени или головная боль – как различать
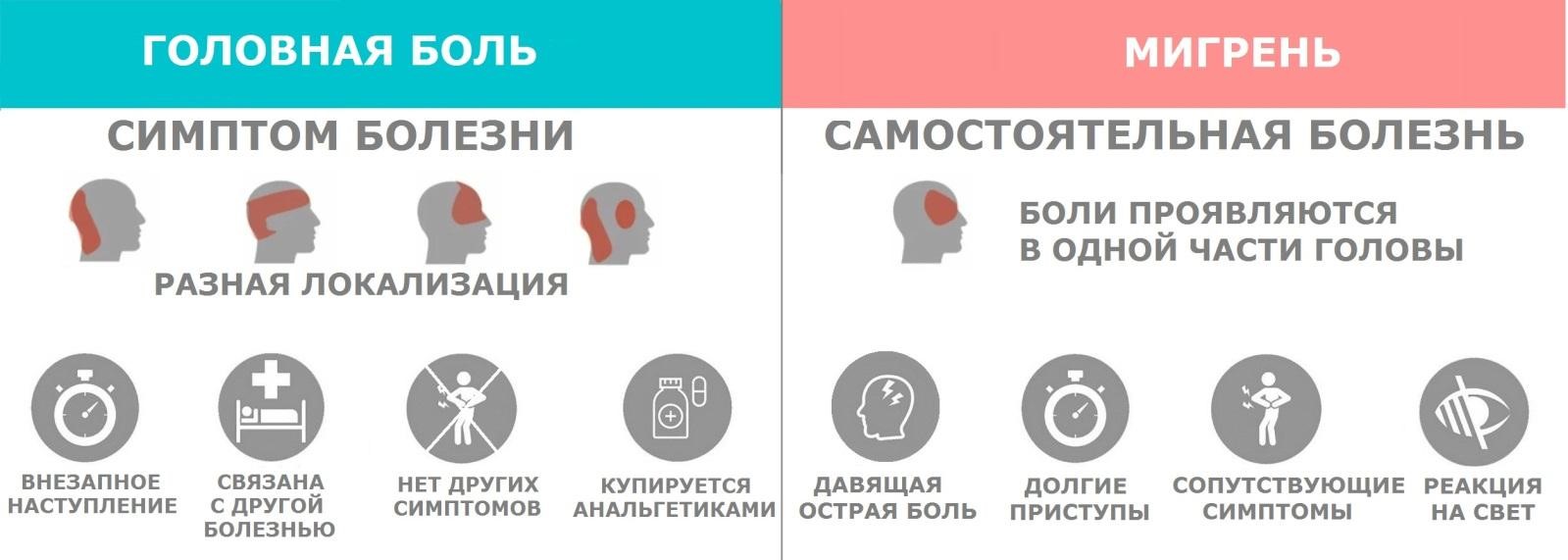
Причины появления головных болей могут крыться в переутомлении, нехватке свежего воздуха, боли в висках, например, появляются как реакция на стресс, пищевое или токсическое отравление и т.д. Характер таких состояний всегда кратковременный, а избавиться от головной боли помогают простые популярные препараты НПВС, например, на основе Ацетилсалициловой кислоты. Головную боль не сопровождают вегетативные, неврологические симптомы, но в то же время именно головная боль может быть сопутствующей, следствием течения другого заболевания или временного состояния.
Мигрень всегда рассматривается как отдельное, самостоятельное заболевание – сочетание различных симптомов. В отличие от головных болей, сами проявления при мигрени более выражены, длятся дольше. Если головную боль часто рассматривают как реакцию на предшествующие состояния, то при мигрени присоединение сопутствующих симптомов является следствием именно самого приступа, а не его причиной.
Справиться с мигренью, снять приступ популярными, «бытовыми» анальгетиками довольно сложно, для купирования таких состояний обращаются к комплексному лечению, в зависимости от самочувствия пациента.
Боль при мигрени всегда локализована в одной части головы, и носит характер навязчивой, давяще-пульсирующей. Это является одним из отличий мигрени от других состояний, сопровождающихся головными болями – когда их локализация произвольна, ощущается как терпимое состояние временного дискомфорта.
Для приступов мигрени характерны разные клинические разновидности, однако, несмотря на подробность классификации, мигрени в первую очередь делятся на две группы:
- с аурой – фазой развития состояния, при которой могут возникать обратимые нарушения, аура присутствует не всегда, наблюдается до 20-30% всех случаев обращения с мигренями;
- без ауры – с переходом симптомов начальной стадии непосредственно в болевую фазу.
В расширенной классификации рассматриваются эпизодические и хронические приступы мигреней, паническая, катемениальная, ассоциативная и другие формы, имеющие отличия и в причинах, и в подходе к выбору способов лечения, профилактики.

Что такое аура при мигрени
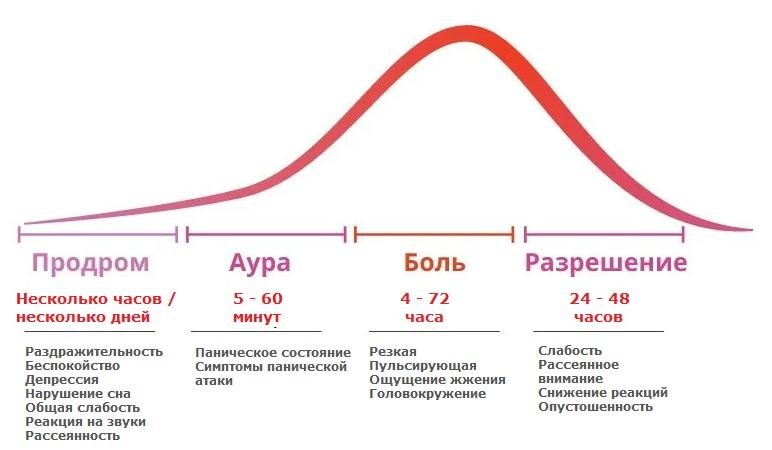
Примерно в трети диагнозов механизм развития мигреней включает стадию ауры – на этом этапе возникают обратимые, временные нарушения, по которым можно предугадать наступление следующего, болевого этапа. Если фаза ауры присутствует, временные нарушения проявляются 4-мя формами:
- Типичная, со зрительными, сенсорными и речевыми нарушениями:
- речевые – трудности с артикуляцией, порядком букв и слогов в словах, утрата смысла речи.
Если эпизодов мигрени ещё не было или приступы случались редко, речевая дисфункция может говорить о более тяжелых поражениях – инсульт, гипертонический криз и другие патологии системы кровоснабжения.
- сенсорные – покалывания, частичное онемение или снижение чувствительности, преимущественно в конечностях;
- зрительные – наблюдаются изменения зрения в форме мерцающих пятен, полос, зигзагов, вспышек света, также могут появляться обратные эффекты: слепые пятна, выпадение полей зрения.
- Ретинальная – зрительная дисфункция с теми же нарушениями, но одностороннего характера. Если обоюдосторонние нарушения зрения можно трактовать не только как признак ауры при мигренях, то ретинальные проявления в большей мере говорят о приближении приступа.
- Двигательная – наблюдается в редких случаях, выражается снижением тонуса мышц, слабостью только с одной стороны тела.
- Базилярная (стволовая) – изменения церебральной функции, связанные со снижением кровоснабжения артерии. При базилярной форме ауры мигрени присутствуют смешанные проявления, включающие два и более дисфункции в любой перечисленной области.
Кроме фазы ауры мигрень может сопровождаться не предупреждающими, а сопутствующими реакциями организма. Чаще такие проявления возникают уже на болевой стадии или являются следствием тяжелой мигрени на завершающем, постдромальном этапе. В болевой фазе и при затухании приступа пациенты особо чувствительны к внешним раздражителям, головная боль прямо влияет на режим сна и бодрствования, а общий стресс от переносимой мигрени приводит к физическому истощению, влияет на работу желудочно-кишечного тракта.
Хроническая мигрень
Разовые, эпизодические приступы мигрени не всегда расцениваются пациентом, как весомый повод для получения медицинской помощи – этот подход к самодиагностике неверен и может привести в дальнейшем к осложнениям или ошибкам в . Однако единичные приступы головной боли в определенных условиях повторяются, промежутки между ними сокращаются, и прежде редкие эпизоды мигрени переходят в хроническую форму. Такие навязчивые состояния подразумевают прохождение ряда обследований и последующего профессионального лечения.
Хроническими мигренями чаще страдают женщины, наблюдается определенная связь с менструальным циклом. О подтверждении хронической формы мигрени можно говорить при следующих характеристиках:
- появление болей постоянного характера, продолжительностью до 2 недель;
- повторения приступов мигрени в течение 2-3 месяцев;
- короткие перерывы между приступами;
- сочетанность сопутствующих проявлений (аура) – с дезадаптацией, тошнотой, ухудшением качества жизни и т.д.;
- трансформация головных болей – чередование периодов нарастания и затухания;
- ослабление реакции на приём анальгетиков.
Опасность хронической формы – взаимоусиливающее влияние состояний. Например, первичная головная боль вызывает нарушения качества сна, которое в свою очередь влияет на общий тонус и эмоциональное равновесие: образовавший стресс приводит к усилению болей, что требует увеличения доз обезболивающих препаратов. Избыточность анальгетиков также провоцирует нарастание выраженности головных болей.
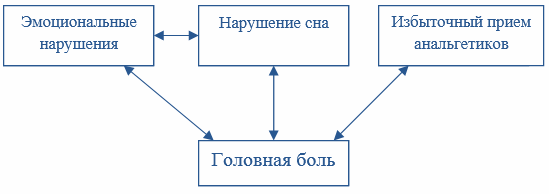
Такие взаимосвязи могут меняться под влиянием индивидуальных особенностей состояния здоровья. Это указывает и на неопределенность в поиске причин, приводящих к повторениям мигреней, и как следствие – необходимости профессиональной диагностики и выбора препаратов, эффективных именно в рамках персонального анамнеза.
Паническая мигрень
Также именуется как вегетативная, встречается на фоне повышенной тревожности, депрессивных состояний, чаще такой приступ мигрени сопровождается панической атакой, что и провоцирует появление типичной для аффективного тревожного состояния симптоматики:
- затрудненное дыхание и другие нарушения гипервентиляции;
- тахикардия;
- изменения артериального давления;
- озноб / жар;
- приступы слабости, предобморочное состояние (липотимия).
Фактически коморбидные, панико-ассоциированные проявления при панических мигренях являются вторичными, боли являются промежуточным этапом на пути развития панических атак и возникают на фоне тревожности, эмоционального дисбаланса. Перечисленные симптомы нельзя назвать следствием какого-то одного состояния, панического или реакцией на мигрени. Как и при хронических приступах, это взаимовлияющие факторы, образующие клиническую картину панических мигреней.
Варианты лечения мигрени отдельно от тревожного состояния снижают эффективность действий, при панических мигренях делается выбор в пользу комплексных терапевтических методов. Приём противотревожных препаратов, психотерапия, физиопроцедуры, лекарственные и витаминные средства, снижающие выраженность проявлений – в случае с паническими мигренями план лечения охватывает и физиологическую, и психологическую сферы.
Мигрень сна
Приступы головной боли в этом случае возникают в период сна и/или при пробуждении – в состоянии отдыха, которое обычно является не провокатором мигреней, а напротив, помогает справиться с усталостью, дискомфортном. Механизм мигрени в этом случае нельзя считать хорошо изученным, однако ряд наблюдений показывает, что избыточность сна может провоцировать симптомы мигрени.
Чаще появление мигрени связывают с нарушениями фаз быстрого сна (ФБС), многими пациентами отмечается особенная яркость сновидений, но с уклоном в драматические, угрожающие сюжеты. На фоне существования панических мигреней, когда триггером выступают тревожные состояния, именно мигрени сна не зависят от характера видений и не сопровождаются вегетативными проявлениями, свойственными паническим формам.
Если боли при мигрени сна сопровождаются грубыми его нарушениями, следует подозревать не физиологические процессы в головном мозге, а расстройства психического статуса: дистресс, тревожность, депрессия и т.д. Такое мнение основано на том, что приступы головной боли могут только прервать сон, но не лишать его, как это бывает при излишней напряженности психики.
Ещё один вариант проявления мигреней сна – нарастание головной боли по пробуждении: в этом случае виновниками нередко становятся затрудненный венозный отток и высокое внутричерепное давление.
В таких обстоятельствах требуется подробный анализ клинической симптоматики, обращение к неврологу на предмет исключения или подтверждения сосудистых патологий, связанных именно с венозным кровообращением. Причины мигреней в этом случае могут иметь жизнеугрожающий характер: венозный застой, тромбозы, тромбофлебиты, болезни сердечнососудистой системы.
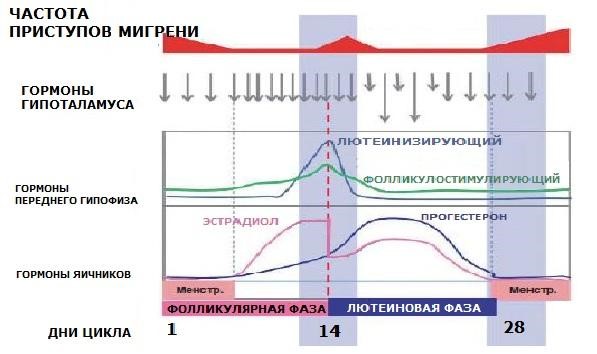
Женская» мигрень – приступы головной боли и цикл
Катемениальная или мигрень, проявляющаяся в зависимости от менструального цикла – головные боли, возникающие в определенный день цикла. Чаще всего приступы мигрени стартуют на 2-3-й день менструации, ощущаются как более интенсивные, хотя определенную роль в выраженности болей играют и сопутствующие состояния. Спазмы, тошнота, головокружение, слабость – эти проявления нередко беспокоят женщин при менструации и без учета мигреней. Поэтому нельзя утверждать наверняка, являются ли подобные состояния именно аурой, сопутствующими симптомами мигрени или развиваются независимо от мигренозных атак.
Иногда приступы стартуют за пару дней до начала цикла, именно такие, менструальные мигрени ощущаются как наиболее интенсивные, болезненные. Длятся дольше, чем менструально-ассоциированные формы мигреней: те, что развиваются в другие дни цикла.
Главные «виновники» катемениальных мигреней – половые гормоны: тестостерон, прогестерон и эстроген, которые прямо и косвенно влияют на функции головного мозга. Например, эстрогены влияют на активность нейронов, в частности эстрадиол участвует в развитии страха, тревожности, эмоциональной нестабильности. Стрессы в свою очередь рассматриваются как провокаторы и краткосрочных головных болей, и длительных приступов мигрени.
Причины мигрени
Если не учитывать факторы, свойственные каждому виду таких состояний, в целом клиническая картина указывает на немалую «вину» сосудистых патологий, поскольку при мигренях расширяются сосуды твердой оболочки мозга. Однако на практике в развитии мигрени задействовано больше процессов:
- патологическая активность клеток мозга;
- психоэмоциональная нагрузка, стрессы, включая чрезмерные позитивные переживания;
- гормональные колебания (у женщин);
- избыток сна, расстройства сна как патология;
- резкие перемены погодных условий;
- гормональные препараты;
- приём алкоголя, других высокотоксичных веществ.
Любой из перечисленных факторов, как и их сочетание, может оказать существенное влияние на развитие спастических реакций, затрагивающих церебральные артерии – сосудистую сеть кровоснабжения мозга. В лечении мигрени важна именно комплексность подхода, когда снятие болевых ощущений сопровождается воздействием на провоцирующие факторы или их исключением из распорядка дня по возможности.

Лечение мигреней
В настоящее время полного, необратимого избавления от мигреней не существует, а в качестве лечения предлагается двухшаговая терапия:
- Снятие приступа, то есть непосредственно самих болей – выбор препаратов в этом случае прямо зависит от интенсивности и формы мигрени, назначение рекомендуется доверить неврологу.
Определенную эффективность при умеренных мигренях показывают комбинированные препараты группы анальгетиков: Ибупрофен, Парацетамол, лекарственные средства с кодеином. На фоне средней интенсивности головных болей и длительного приступа мигрени не рекомендуется избыточное применение подобных препаратов. Это может привести к возникновению резистентности – невосприимчивости к воздействию одного из действующих веществ.
Мигрени с тяжёлым течением купируются преимущественно триптанами – препаратами, воздействующими на серотониновые рецепторы. К тяжёлым мигреням относят приступы, длящиеся два дня и дольше, при этом интенсивность головной боли выражена ярко, существенно снижает качество и жизни, меняет её привычный режим.
- Профилактика – выбор методов также зависит от формы мигрени, личностных особенностей, эмоциональной составляющей состояния пациента.
Способы и препараты для предупреждающей терапии выбираются персонально, с учётом механизмов заболевания. В первую очередь ориентируются на факторы, провоцирующие приступы мигрени, кроме того важно учитывать образ жизни, ежедневные нагрузки, историю болезни.
В качестве профилактических мер можно использовать как лекарственные, так и нелекарственные препараты. Избегать панических мигреней в определенной мере помогают антидепрессанты, в основном категории СИОЗС. При мигренях на фоне повышенного давления, высокой частоты сердечного ритма обращаются к бета-адреноблокаторам, блокаторам кальциевых каналов. При менструальных мигренях рассматриваются НПВС, в основном комплексного действия.

К немедикаментозным способам профилактики мигрени относят процедуры для мышечной релаксации, ароматерапию, приём нутриентов (витамины, микро-макроэлементы, минералы). Белковая диета, антиоксиданты, флавоноиды, аминокислоты – эти инструменты не действуют именно как лекарство, но выступают как мера поддержки при лечении мигрени.
- Витамины Е и группа В – выступают как средства воздействия на различные неврологические процессы;
- Магний – участвует в механизмах регуляции артериального давления, входит в состав комбинированных средств лечения гипертензии.
- Омега 3 – жирные кислоты, влияющие на выработку серотонина: этот нейромедиатор регулирует механизмы развития и блокирования тревожности, также участвует в поддержке сосудистого тонуса.
- Аминокислоты – Тирозин, Фенилаланин, Глицин, любые, влияющие на работу нервной системы, Триптофан как прямой участник избавления от приступа мигрени и других видов патологической активности клеток мозга.
- Алиментарный фактор (питание) – при мигренях рекомендуется изменить рацион, заменив, по возможности, высокоуглеводную пищу на белковую. Именно из протеинов организм получает незаменимые аминокислоты, помогающие в профилактике и лечении мигреней.
Методы профилактики мигрени, их совокупность выбираются с учетом персональной переносимости процедур, препаратов. Значение имеет и психологический статус пациента: это и работа с психотерапевтом при наличии тревожности, апатии, депрессивных состояний, и личное отношение пациента с мигренью к той или иной процедуре. Например, непереносимость эфирных масел или релаксирующих процедур при различных формах мигрени может только ухудшить течение приступов.
План лечения мигрени, выбор препаратов, методов и инструментов для облегчения приступов, и их предупреждения всегда обсуждается с неврологом во избежание появления побочных эффектов, ухудшения течения мигрени.
Осложнения при мигрени
Нельзя утверждать, что именно после мигреней развиваются какие-либо отдельные заболевания – сами по себе головные боли не приводят к манифесту других болезней. Тем не менее, при своевременном, корректном лечении симптомокомплекса можно избежать сопутствующих рисков:
- Мигренозная невралгия – резкие, внезапные приступы мигрени преимущественно в височной части, могут повторяться сериями, несколько раз в сутки, на протяжении 1-2 месяцев, с последующим отсутствием симптомов до полугода. В качестве медикаментозных средств лечения применяются кортикостероиды, адреноблокаторы, антидепрессанты.
- Мигренозный статус – изнуряющие, тяжело протекающие приступы, длительностью до 3 суток, пароксизм мигрени (усиление до высочайшей степени). Сопровождается сильной слабостью, рвотой многократно. Сложности с лечением связаны чаще с вероятным органическим поражением мозга, самостоятельно купировать приступ крайне сложно, проводится неотложная терапия: кортикостероиды, противорвотные, блокадные, психотропные препараты.
- Мигренозный инсульт – жизнеугрожающее, остро развивающееся состояние, осложнение на фоне длительных мигреней при нарушении мозгового кровоснабжения. Требует экстренной госпитализации, лечения в стационаре.
- Эпилептический приступ – выраженный пароксизм мигреней может повысить риск развития эпилепсии, в определенных условиях это коморбидные, взаимозависимые состояния. Объединяющими факторами в обоих случаях является и выбор препаратов лечения, и механизм гипервозбудимости нервной системы.
Определенная сложность терапии мигреней состоит и в том, что не всегда можно точно и быстро выявить причины состояний, это определенно указывает на необходимость обращения к неврологу уже на ранних стадиях, при первых приступах. Особенно важно пройти обследование с целью исключения состояний, близких к мигренозному статусу и мигренозному инсульту – в этих случаях самолечение может привести к тяжелым последствиям вплоть до паралича, летального исхода. В остальном прогнозы терапии можно считать благоприятными.
Материал носит информационный характер. Лекарственные препараты указаны в качестве примера их возможного использования и/или применения, что не является рекомендацией к их применению. Перед применением лекарств, обязательно проконсультируйтесь со специалистом.